大腸ポリープ
目次
大腸ポリープとは?
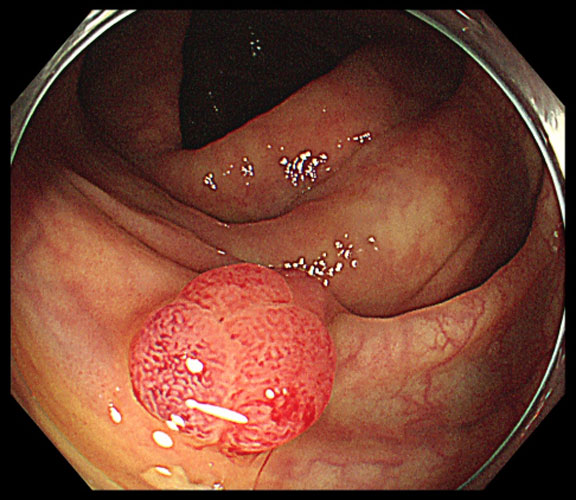
大腸ポリープとは、大腸の内側の粘膜にできる“いぼ”のようなもりあがった病変です。
多くは良性ですが、その一部が時間とともにがん化することがあります。
特に「腺腫性ポリープ」は大腸がんの前がん病変として知られており、適切な内視鏡検査と切除によって大腸がんの予防が可能です。
大腸ポリープの分類
組織型による大腸ポリープの分類
大腸ポリープは、見た目や組織型などによりさまざまに分類されます。
ここでは、組織型による分類の代表的なものをあげてみます。
組織型による大腸ポリープの分類
| ポリープの分類 | がん化リスク | 説明 |
|---|---|---|
| 腺腫性ポリープ | 高 | 「前がん病変」 |
| 鋸歯状ポリープ | ||
| SSL(Sessile Serrated Lesion) ※旧SSA/P |
高 | 「前がん病変」 右側結腸に多い |
| TSA (Traditional Serrated Adenoma) |
中〜高 | 「前がん病変」 左側結腸に多い |
| 通常型鋸歯状 ポリープ (HP: hyperplastic polyp) |
ほぼ無し | |
| 炎症性ポリープ | ほぼ無し | |
| 過誤腫性ポリープ | ほぼ無し | 単発のものはがん化しないが、 遺伝性のポリポーシス疾患に関連する場合は、 がん化しやすくなるので注意 |
| その他のポリープ | 種類による |
上の表で、
- 腺腫性ポリープ
- 鋸歯状ポリープのうちのSSLとTSA
は、がん化リスクが高く、「前がん病変」といわれるため、内視鏡による早期発見・早期切除が重要となります。
近年注目されている非ポリープ型の病変(NP-CRNs)
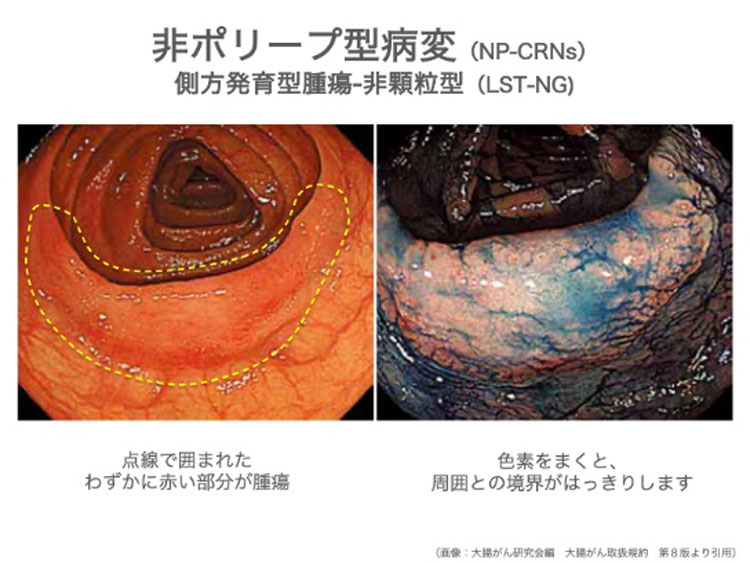
最近特に注目されているのが「非ポリープ型病変(NP-CRNs)」です。
これは従来の“いぼ”のように盛り上がったポリープとは違い、見た目が平らだったり、少しくぼんでいたりするタイプの病変です。
専門的には「Non-Polypoid Colorectal Neoplasms」と呼ばれます。
このタイプの病変は、見た目が分かりにくいため、内視鏡検査でも見逃されてしまうことがあります。
しかし、実はがんに進行しやすいタイプのものも多く含まれているため、注意が必要です。
中でも『側方発育型腫瘍(LST)』の中の“非顆粒型(Laterally spreading tumor – non granular type)”は、特に見逃されやすく、がん化のリスクが高いといわれています。
上行結腸などの右側の大腸にできやすいのも特徴です。
Japan Polyp Studyという大規模な研究では、定期的に内視鏡検査を受けた方の中で見つかった進行性の病変の約6割がこのNP-CRNsだったという結果もあり、内視鏡検査の際のより丁寧な観察が求められています。
大腸ポリープの原因は?
ポリープの発生には、以下のような要因が関与しています。

- 食生活の欧米化(高脂肪・低食物繊維)
- 加齢(年齢とともに発生頻度は増加)
- 遺伝的要因(家族歴があるとリスク上昇)
- 炎症性腸疾患の既往
- 喫煙や過度の飲酒
特に、50歳以上の方や、家族に大腸がんやポリープを経験した人がいる場合には、ポリープやがんのリスクが明らかに高まることがわかっています。
近年の研究では、40〜50歳未満で大腸がんを発症する人(early-onset CRC)が増えており、こうした人たちの多くに家族歴が関係しているケースがあります(Ochs-Balco et al. Cancer Epidemiology, 2021)。
親・兄弟に大腸がんになった人がいる場合は、一般的な推奨年齢よりも早く、40歳前後からの内視鏡検査が勧められています。
大腸ポリープの症状は?
多くの大腸ポリープは、無症状です。
そのため、便潜血検査や内視鏡検査を受けない限り、発見されないことがほとんどです。
症状が出る場合には、以下のようなものがあります。
- 血便(鮮血または暗赤色)
- 下痢や便秘などの便通異常
- 腹痛や腹部不快感
- 貧血(出血による)
特に出血傾向があるポリープや大きなポリープでは、症状として現れることがあります。
大腸ポリープの検査・診断は?
大腸ポリープの診断には、以下の検査が用いられます。
便潜血検査
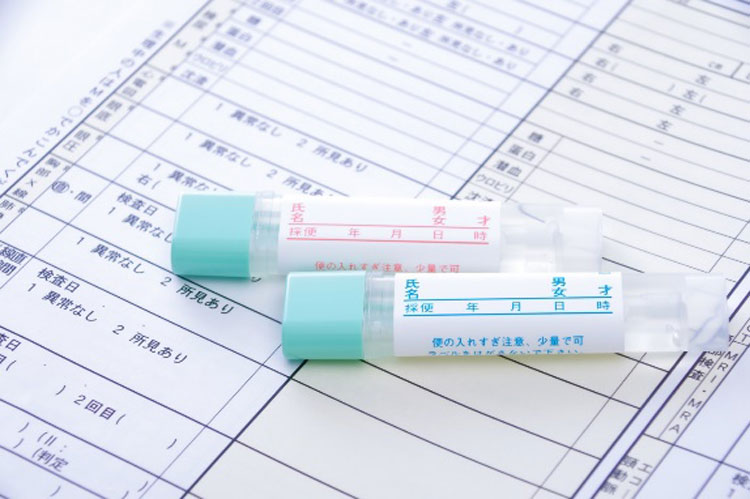
検便で血が混じっていないかを調べる簡単な検査です。
自宅でできて手軽ですが、出血していないポリープは見つからないこともあります。
精度が高く、多くの自治体で大腸がん検診として採用されています。
便潜血検査が陽性になった場合は、精密検査として大腸内視鏡検査が必要となります。
大腸内視鏡検査
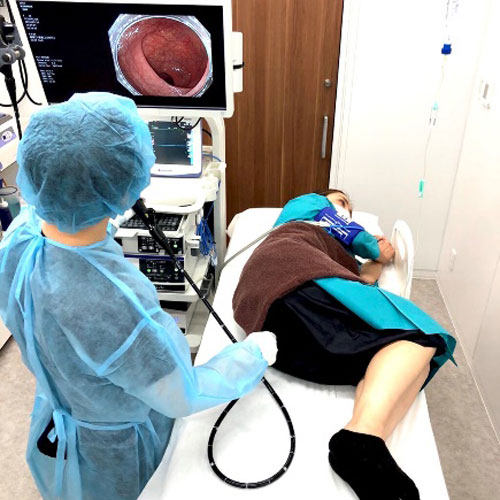
大腸内視鏡検査は、肛門から内視鏡を入れて、大腸の中を直接見て調べる検査です。
診断と治療が同時に可能で、最も信頼性の高い検査です。
大腸ポリープがあれば、その場で切除することも可能です。
平らなタイプや見つけにくい病変も発見でき、がんの予防に最も効果的です。
大腸CT検査(CTコロノグラフィー)
CTを使って大腸を3Dイメージでビジュアル化し、大腸に病変があるかどうかを調べる検査です。
6mm以上のポリープの診断に適していて、内視鏡が難しい方や内視鏡検査が不安な方に選ばれることがあります。
しかし、ポリープが見つかってもその場で切除ができないのが最大のデメリットです。
大腸ポリープの治療は?
基本的に、大腸ポリープはスネアという処置具を用いた、内視鏡的切除(ポリペクトミー)が第一選択となります。
- ポリペクトミー
- EMR(内視鏡的粘膜切除術)
- ESD(内視鏡的粘膜下層剥離術)
腫瘍の大きさや、早期癌が疑われる場合などの状況に応じて、ポリープの切除⽅法は異なります。
切除されたポリープは病理組織学的に分類され、がん化のリスクが評価されます。
また、ポリープ切除後の経過観察の間隔はがん化のリスクに応じて1〜5年が目安とされます。
大腸ポリープの予防法は?
大腸ポリープを完全に防ぐことは難しいですが、日頃の生活習慣を見直すことでリスクを下げることができます。
特に以下のようなポイントが重要です。
食物繊維をしっかりとる
野菜、海藻、きのこ、果物などに含まれる食物繊維は、腸の動きを活発にし、便通を整える働きがあります。
便が長く腸内にとどまらないことで、腸内の刺激が減り、ポリープやがんのリスクを下げると考えられています。
脂っこい食事を控える

脂の多い赤み肉や加工肉、揚げ物などの高脂肪な食事をとりすぎると、大腸内で発がん物質が作られやすくなります。
日々の食事では、和食を基本に、ごはん、野菜、魚、大豆製品などを中心に、脂肪の少ないバランスの取れた食事を意識しましょう。
運動習慣をもつ

体を動かすことで腸の動きが活発になり、便通もよくなります。
1日30分のウォーキングや、簡単なストレッチでも効果があります。
無理のない範囲で継続することが大切です。
タバコを吸わない、お酒はほどほどに
たばこに含まれる化学物質は大腸がんのリスクを高めることが分かっています。
また、お酒の飲み過ぎも同様にリスクとなるため、飲む量や頻度に気をつけましょう。
定期的な検診を受ける
大腸ポリープは自覚症状がないことが多いため、検診での早期発見がとても重要です。
40歳を過ぎたら、便潜血検査や大腸内視鏡検査を検討しましょう。
家族に大腸がんを経験した人がいる場合は、より早めの検査がすすめられます。
また、以前にポリープを切除したことがある方や、もともとポリープができやすい体質の方は、医師と相談して検査の時期や頻度を決めることが大切です。
生活習慣と検診の両面からしっかりと予防を心がけましょう。
草加西口大腸肛門クリニックでの【大腸ポリープ】の診療

当院では、大腸ポリープが見つかった場合、患者さんの身体的・時間的負担をできるだけ軽減するため、可能な限りその場での日帰り切除を行っています。
また、大腸内視鏡検査に不安を感じる方のために、検査時にはご希望に応じて鎮静剤や鎮痛剤を使用し、つらさを抑えた検査が可能です。
万が一、当院での切除が難しい大きなポリープや複雑な病変が見つかった場合には、適切な治療が受けられる総合病院をご紹介し、スムーズな連携を図っています。
大腸がんの予防には、大腸ポリープの早期発見と早期切除が最も効果的とされています。
切除後もリスクに応じて、1〜5年ごとの定期的な内視鏡検査でしっかりと経過を見守ります。
また、再発予防のための食生活の見直しや生活習慣のアドバイスも丁寧に行い、患者さんが安心して予防に取り組めるようサポートしています。
検診で便潜血陽性を指摘された方、過去に大腸ポリープを切除されたことのある方、あるいはご家族に大腸ポリープや大腸がんの既往がある方は、将来的なリスクを考えるうえでも、ぜひ一度当院にご相談ください。
大腸ポリープに不安を感じるすべての方の来院をお待ちしております。