クローン病
目次
クローン病とは?
クローン病は、腸を中心とした消化管に慢性的な炎症が生じる炎症性腸疾患(IBD)の1つです。
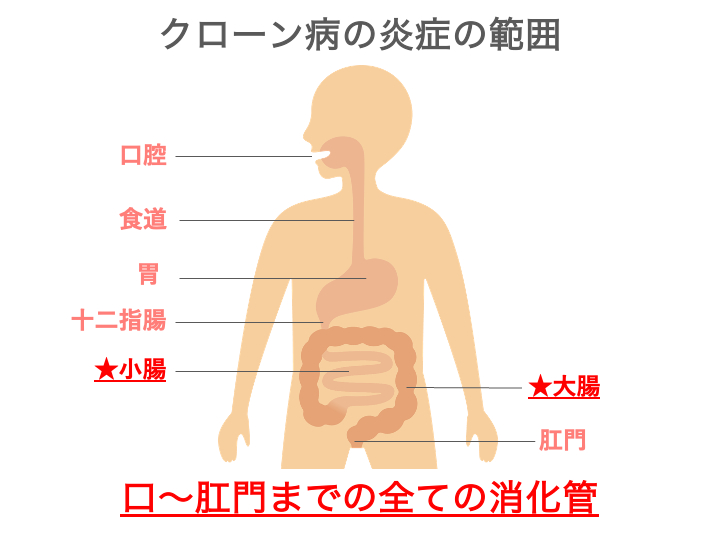
口から肛門までの消化管のどこにでも発症する可能性がありますが、特に小腸や大腸に多く見られます。
炎症が進行すると、潰瘍や狭窄(腸の狭まり)を引き起こし、消化吸収に影響を及ぼすことがあります。
慢性的な経過をたどるため、寛解(症状が落ち着いた状態)と再燃(症状が悪化する状態)を繰り返すことが特徴です。
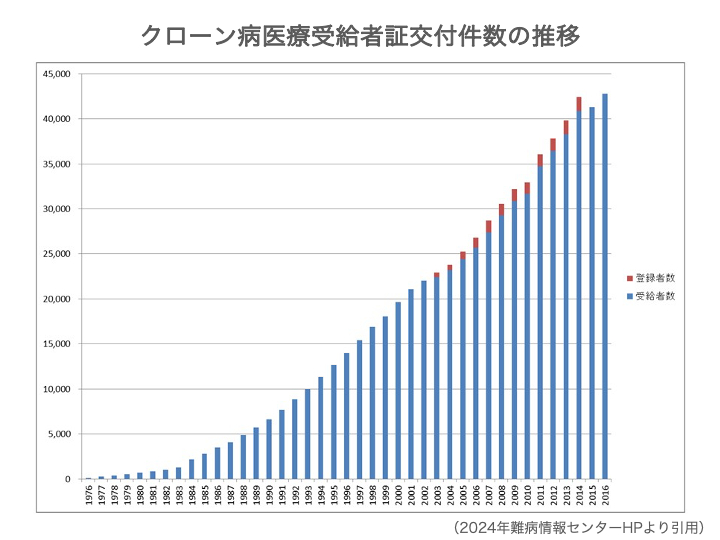
日本におけるクローン病の患者数は年々増加しており、厚生労働省の調査によると、約7万人以上の患者さんがいると推定されています。
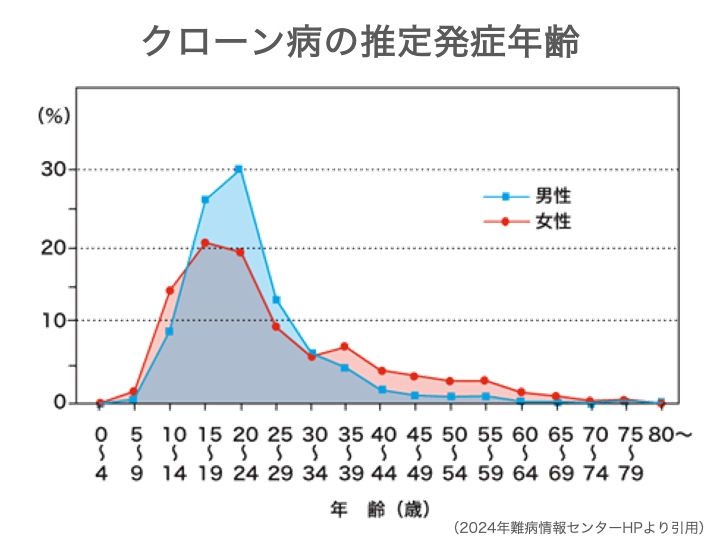
発症のピークは10代後半から30代前半の若年層に多く、男性にやや多い傾向があります。
近年では食生活の欧米化や環境要因の変化により、さらに患者数が増加していると考えられています。
クローン病は、厚生労働省が指定する「指定難病」に分類されており、医療費助成の対象となる場合があります。
早期診断と適切な治療が重要であり、専門医のもとでの継続的な管理が推奨されます。
クローン病の原因は?
クローン病の原因は完全には解明されていませんが、以下の要因が複雑に関与していると考えられています。
遺伝的要因

クローン病の患者さんでは、家族にも同じ病気の人がいることがあり、遺伝的な体質が関係していると考えられています。
複数の遺伝子が病気の発症に関与していることがわかってきていますが、遺伝だけで発症するわけではありません。
免疫の異常

本来、体を守る免疫の働きが、何らかの理由で腸の粘膜を攻撃してしまうことで、腸に炎症が起こると考えられています。
免疫の過剰反応やバランスの乱れが、慢性的な腸の炎症の原因になるとされています。
腸内細菌の乱れ
健康な人の腸内では、多様な細菌がバランスを保っていますが、そのバランスが崩れることで、腸の免疫が異常に反応しやすくなり、炎症が起こると考えられています。
食生活や薬剤などの環境因子
高脂肪・低食物繊維の食事、抗菌薬やNSAIDs(痛み止めの一種)などの薬剤、経口避妊薬の使用などが、クローン病の発症リスクに関わっている可能性があります。
こうした生活習慣や環境の変化が発症に影響を与えると考えられています。
喫煙
潰瘍性大腸炎では喫煙が発症を抑える傾向にありますが、クローン病では逆に喫煙が発症のリスクを高めるとされています。
すでに診断されている患者さんでも、喫煙を続けることで再燃のリスクが上がるため、禁煙が推奨されます。
単一遺伝子異常(Monogenic IBD)
特に小児や乳幼児で発症するクローン病の中には、特定の遺伝子の異常が原因となっている「Monogenic IBD(単一遺伝子異常性IBD)」の可能性があります。
家族歴がある場合や重症例では、遺伝子検査が検討されることがあります。
クローン病の症状
クローン病の症状は炎症の部位や重症度によって異なりますが、主な症状として以下が挙げられます。
腹痛

クローン病では、炎症が起こる場所に応じて腹痛が現れます。
特に小腸の末端(回腸)に病変がある場合には、右下腹部の痛みが多く見られます。
慢性的な痛みのほか、狭窄があると食後に強く痛むこともあります。
下痢

腸の炎症により水分の吸収がうまくいかず、水様性の下痢が続きます。
軽症でも1日に数回、重症になると10回以上トイレに行くこともあります。
粘液や血が混じることもあり、体力を消耗する原因になります。
発熱
活動期のクローン病では、腸の炎症により発熱がみられることがあります。
特に38.5℃以上の高熱が3日以上続く場合には、腸管外合併症の可能性もあるため注意が必要です。
体重減少・栄養障害
慢性的な炎症によって食欲が低下し、下痢で栄養も失われやすくなるため、体重が減少します。
小腸に病変があると栄養の吸収障害も加わり、栄養不良や貧血を伴うこともあります。
肛門病変(痔瘻・裂肛・肛門狭窄など)
クローン病では、痔瘻や膿瘍、狭窄などの肛門周囲の病変が約30〜40%の患者に見られます。
しこりや痛み、膿(うみ)の排出などがあり、難治性で外科的治療が必要となることもあります。
腸管合併症(瘻孔・腸管狭窄・腸管穿孔)
炎症が進行すると、腸と腸がつながる「瘻孔」や、通過障害を起こす「腸管狭窄」、腸の壁が破れる「腸管穿孔」などの合併症が生じます。
これらは手術が必要になることも多いため、日頃からの定期的な検査が重要です。
腸管外合併症(関節・皮膚・眼など)
関節炎、結節性紅斑(皮膚の赤く腫れたしこり)、ぶどう膜炎(目の炎症)など、腸以外の部位に症状が現れることもあります。
こうした腸管外合併症は病気の活動期に連動することが多いです。
小児の成長障害
小児では、下痢や腹痛が目立たず、身長や体重の伸びが止まる「成長障害」が最初のサインになることもあります。
長引く体重増加不良や思春期の遅れは、早期に専門医に相談が必要です。
クローン病の分類
クローン病は病変の広がりや病態によって以下のように分類されます。
病変の範囲による分類
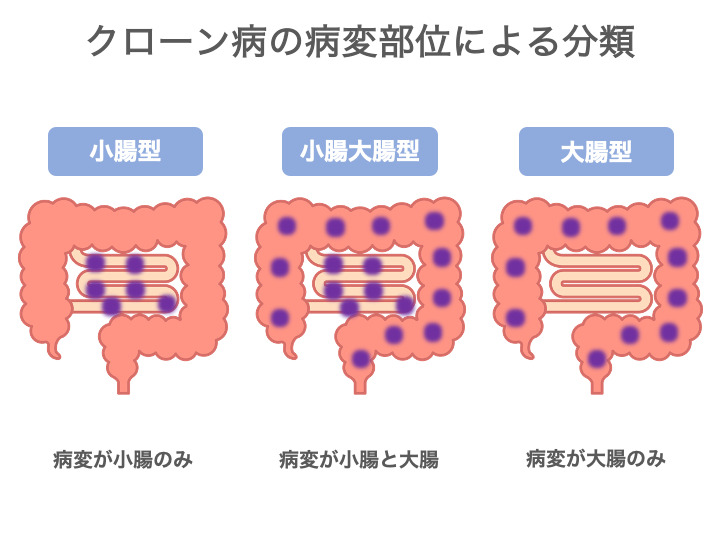
- 小腸型:小腸のみに病変があるタイプ
- 大腸型:大腸のみが侵されるタイプ
- 小腸・大腸型:小腸と大腸の両方に病変があるタイプ
- 上部病変:空腸のみに病変があるタイプ
その他、口腔や食道、胃などにも病変がみられることがあります。
病期による分類
- 活動期:炎症が活発で症状が強い時期
- 寛解期:炎症が落ち着き、症状がない時期
クローン病の検査・診断
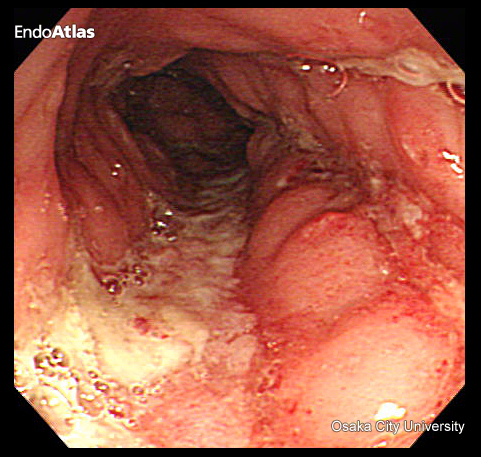
クローン病は、口から肛門までの消化管のどこにでも炎症が起こる可能性がある慢性の腸の病気です。
クローン病の診断は、臨床所見、内視鏡所見、病理組織所見、画像検査を合わせて厚生労働省が示している診断基準に基づいて行われます。
診断には、まず血液検査や便検査を行い、炎症の程度や貧血、感染の有無を調べます。
次に、大腸内視鏡検査で腸の粘膜を観察し、特徴的な縦走潰瘍や敷石状病変などがあれば、クローン病が疑われます。
また、胃内視鏡検査で胃や十二指腸のびらんや竹の節状サインの有無などを確認します。
小腸は通常の内視鏡では届かないため、バルーン小腸内視鏡検査や、カプセル内視鏡や小腸造影、CT・MRIなどを用いて病変の広がりを評価します。
必要に応じて内視鏡検査の際には、腸や胃の粘膜から組織を採取(生検)をおこない、顕微鏡で炎症の様子を確認します。
他の病気(感染症、虚血性腸炎、薬剤性腸炎など)を除外することも重要です。
典型的な所見がそろわない場合には、経過を見ながら診断することもあります。
クローン病の治療
厚生労働省が示している、クローン病治療指針に基づき治療が行われます。
クローン病の治療には、内科治療と外科治療があり、内科治療が主体となりますが、狭窄、穿孔、膿瘍、瘻孔などの合併症では外科治療を検討することが重要となります。
内科治療
クローン病の治療には、症状のコントロールと寛解維持を目的とした以下の治療法が用いられます。
薬物療法

5-アミノサリチル酸(5-ASA)製剤
主に軽症例に使われる炎症を抑える薬です。
ただし、クローン病では潰瘍性大腸炎ほど有効性が高くないとされます。
副腎皮質ステロイド
強力に炎症を抑える薬で、症状が悪化した時の「寛解導入」に使います。
寛解後は長期使用せず、他の薬に切り替えます。
免疫調整薬(アザチオプリンなど)
免疫の働きを調整し、病気の再燃を防ぐ薬です。
寛解を維持する目的で使われ、効果が出るまで数週間かかることもあります。
生物学的製剤(抗TNF-α抗体、抗IL-12/23抗体など)
体内の特定の炎症物質に働きかける注射薬で、重症例や難治例に使用されます。
炎症を強力に抑える作用があります。
栄養療法・食事療法
クローン病では、腸の炎症を抑えたり、栄養状態を保つために栄養療法・食事療法がとても重要です。
特に小腸に病変がある場合は、栄養の吸収が悪くなりやすく、エネルギーやタンパク質不足を起こしがちです。
活動期には、腸を休めるために消化の良い低脂肪・低残渣の食事が勧められ、必要に応じて経腸栄養(エレンタールなど)を併用します。
特に重症の場合や経口摂取が困難な場合には、中心静脈栄養(TPN)などで栄養を補うこともあります。
寛解期にはバランスのとれた食事を目指し、個々の体調に合わせた調整が大切です。
再燃予防や成長障害の防止にも食事管理は欠かせません。
外科治療
クローン病では、穿孔や大量出血、膿瘍、腸閉塞などが起こった場合や、内科治療で改善しない狭窄・瘻孔・難治性肛門病変に対して手術が必要になります。
短腸症候群を避けるため、腸管の温存が重視されます。
手術後も再発率が高いため、内視鏡などでの定期的な経過観察と、術後の再燃予防の薬物治療が重要です。
術式は病変の範囲やタイプ(狭窄型、穿通型など)に応じて選ばれ、内科との連携による長期的な管理が必要とされます。
草加西口大腸肛門クリニックでの【クローン病】の診療

当院では、下痢や腹痛、体重減少、肛門の違和感や出血などでご来院された患者さんに対し、まず丁寧な問診と診察を行い、炎症性腸疾患(IBD)の可能性を総合的に評価しています。
クローン病が疑われる場合は、大腸内視鏡検査を行い、大腸や肛門の病変の有無を確認します。
ただし、クローン病では小腸に病変が及ぶことも多く、当院では対応が難しい小腸の検査が必要な場合や、高度な治療が求められる場合には、IBDの診療に対応した総合病院をご紹介しています。
「もしかしてクローン病かも?」と感じた際は、まずはご相談ください。
早期の診断と対応が、今後の体調や生活の安定につながります。
クローン病に関するQ&A
- 診療内容
- 肛門科、大腸カメラ、胃カメラ、消化器科、大腸がん検診
- 院長
- 金澤 周
(医学博士/日本消化器外科学会 消化器外科専門医・指導医/日本大腸肛門病学会 大腸肛門病専門医・指導医/日本消化器内視鏡学会 消化器内視鏡専門医) - 住所
- 〒340-0034
埼玉県草加市氷川町2144-11
アークプラザⅡ 3F - 最寄駅
- 東武スカイツリーライン「草加駅」より
徒歩3分
| 受付時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日祝 |
|---|---|---|---|---|---|---|---|
| 9:50~12:00 | ○ | ○ | ○ | ― | ○ | ● | ― |
| 16:50~18:30 | ○ | ― | ○ | ― | ○ | ― | ― |
お会計は現金または以下クレジットカードによる決済が可能です。